
Eine weibliche Patientin Mitte 50 sucht den praktischen Arzt aufgrund eines plötzlich einsetzenden “Brennens” im Bereich der Speiseröhre auf.
“Herr Doktor, ich habe so schlimmes Sodbrennen, das hört nichtmehr auf…”.
Familienanamnese unauffällig, art. HT seit 5 Jahren bekannt und in Therapie, DM II (orale Antidiabetika). Schmerzbeginn vor einer Stunde.
Dieser schreibt ein 12 Kanal EKG:
Nach kurzer EKG Befundung veranlasst der Praktiker einen sofortigen Transport der klinisch stabilen Patientin mit Arztbegleitung in die Notaufnahme.
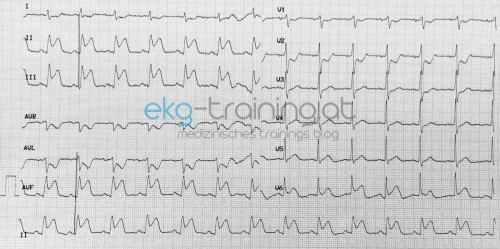
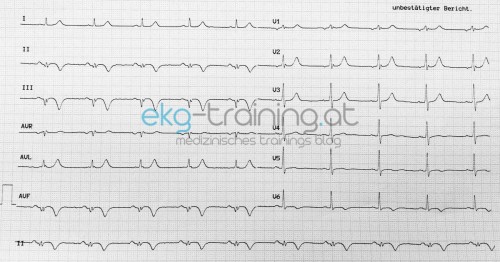
Dort wird nochmals ein EKG abgeleitet (1 Stunde nach dem Erst-EKG beim praktischen Arzt):
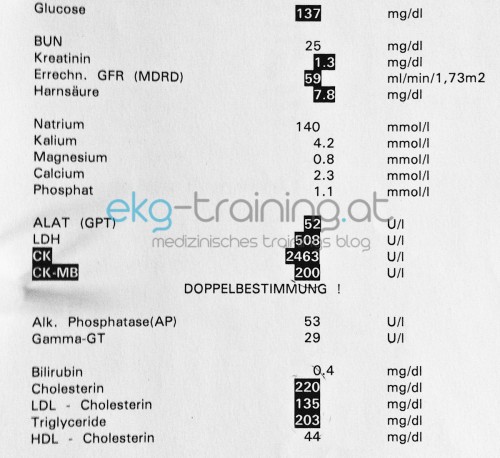
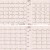
Ein Akutlabor wird ebenfalls angefertigt:
Eine Katheterintervention wird durchgeführt.
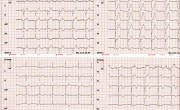
EKG Bild nach Stenting:
Verlaufs-EKG 12h nach Intervention an der RCA (100% Stenose):
EKG Befundung?
EKG Dynamik sichtbar?
Vergleichsbefunde der EKG Ableitungen vor/nach Stenting?
Auffällige Laborparameter?
Viel Spass beim Durchstöbern und Diskussion unserer EKG und Fallbeispielsammlungen!
“Besuch beim Praktiker”,

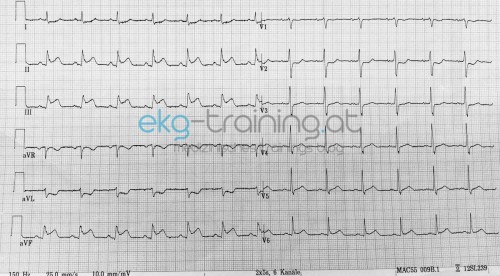
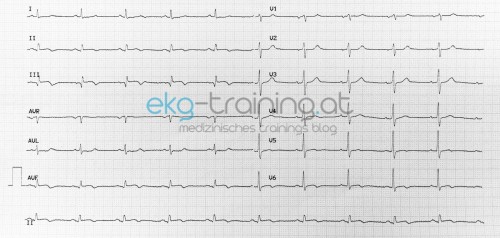

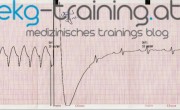












1. EKG Hebungen in II, III, avF und V5 und V6 ansonsten ein SR => Inferiorer diaphragmaler Infarkt eventuell mit Septumbeteiligung (V5 V6)?
2. EKG ST-Hebungen viel stärker ausgeprägt, und reziproke Seknungen in I, aVL sowie V-V3
3. EKG ST-Hebungen sind verschwunden, dafür finden sich in II, III, avF sowie V5 und V6 negative T-Wellen.
4. EKG negative Ts in II, III, aVF, V5 und V6 sowie doppelgipflige QRS Komplexe in II, III und aVF => irgendeine Reizweiterleitungsstörung durch die Nekrose?
Laborparameter ist vor allem das CKMB auffällig.
In der EKG-Dynamik zeigt sich zuerst ein frischer MCI der sich während der Zeit beim HA noch deutlich verstärkt und durch Stenting anschließend behoben wird.
Nach dem Stenten sind keine Hebungen mehr zu sehen, jedoch die negativen T Wellen in dem vom Infarkt betroffenen Gebieten, die auf einen abgelaufenen Infarkt hindeuten.
seh ich genau so…
Loading mit Plavix/Efient.
Heparin 4000 I.E.
Morphine/Vendal i.v. titriert 5-10mg
ggf. Nitrospray s.l. oder Hypotrit i.v. per Perfusor.
ggf. Beta-Blockade i.v.
Oxygen bis mind 94% Spo2.
ASS 250mg i.v.
Monitoring während des Transportes!
Wieso ASS i.v.? ERC empfiehlt die erste ASS-Gabe eindeutig als Kautablette. Siehe http://www.springerlink.com/content/f33u47j2767x7320/fulltext.pdf
In dem Fall habt ihr beide Recht.
Es ist so: Acetylsalicylsäure wird bei oraler Gabe im Magen sehr rasch resorbiert. (ion trapping). Anders als bei der analgetischen / antiphlogistischen Therapie reichen zur Hemmung der Thrombozytenaggregation bereits geringe Dosen. (100 – 300mg p.o.) Wichtig ist hierbei, dass hohe Dosen ASS die Prostacyclin-Synthese in den Endothelzellen beeinflussen und somit wiederum die Gerinnung fördern könnten. (Prostacyclin wird ausgeschüttet um ein anheften der Thrombozyten an das Endothel zu verhindern).
Aus pharmakokinetischer / dynamischer Sicht macht daher die orale Gabe “mehr Sinn” da das ASS die Thrombozytenaggregation über die irreversible Hemmung der COX und die daraus resultierende geringere Ausschüttung von TXA2 bereits in der Pfortader unterbindet aber gleichzeitig durch den First-Pass Effekt in der Leber abgebaut wird und somit geringere Dosen (Bioverfügbarkeit ~ 70%) in den systemischen Kreislauf gelangen und dort die Prostacyclin-Synthese weniger beeinflussen können. Leider habe ich keine Studie gefunden in der die orale Einnahme direkt mit der intravenösen Gabe beim ACS verglichen wird, jedoch wurde immer empfohlen zwischen 150mg – 300mg Oral oder 250mg (- 500mg) i.v. zu applizieren.
Weiters sagt das ERC: “Die Initialdosis von ASS-Kautabletten beträgt 160–325 mg. Andere Formen von ASS (löslich, i.v.-Präparation) sind wohl ebenso effektiv wie Kautabletten.” – http://www.springerlink.com/content/f33u47j2767x7320/fulltext.pdf
Die Vorteile der i.v. Gabe sind ein etwas schnellerer Wirkungseintritt und eine 100%ige Bioverfügbarkeit.
Wenn jemand einen Ovid Zugang hat ist dieser Text zu diesem Thema ziemlich interessant: http://www.ncbi.nlm.nih.gov/pubmed/20959761
Danke für die ausführliche Erklärung!
Klassischer Hinterwandinfarkt!
Die negativen T nach der Intervention sieht man oft, da gibts sogar eine eigene Bezeichnung dafür…