
Alarmierung des RTW’s und eines Notarztwagens zu einem Sturz um 21.30 Uhr.
Die Patientin ca. 53a, weiblich, zeigt beim Eintreffen der RTW Mannschaft einen guten allgemein Zustand,
im Bereich des Gesichtes zeigen sich Abschürfungen.
Sämtliche relevanten Werte wurden von der RTW Mannschaft erhoben:
A: frei
B: Symmetrische Exkursionen und vesikuläre Atemgeräusche. Atemfrequenz bei ca 16/min.
C: Radialispuls kräftig tastbar, Extrasystolen, Frequenz bei ca. 85/min. Normales Hautcolorit. RR 145/90 mmHg
D: Neurologie unauffällig, Pupillen isocor und prompt reagierend. Blutzucker: 110 mg/dl (5,5 mmol/l).
E: Abschürfungen im Gesichtsbereich – sturzbedingt, gelbliche Finger der rechten Hand (Nikotinabusus!), ansonsten keine Auffälligkeiten.
—–
S: Schmerzen im Gesicht.
A: keine Allergien bekannt.
M: Acemin 10mg
P: keine relevante Vorgeschichte. Schon seit Jahren kein Arztbesuch mehr, den Blutdruck “hat sie gut im Griff”.
L: heute zum Abendessen. Medikation ebenfalls eingenommen.
E: Sturz über die Stiegen, zuvor wurde ihr kurzzeitig schwarz vor den Augen. Schwächegefühl vor und nach dem Sturz.
R: art. Hypertonie, Nikotinabusus 30 / d. Familienanamnese: Vater art. HT und Herzinsuffizienz.
—
Der mitalarmierte Notarztwagen trifft nach 5 Minuten ebenfalls ein.
Aufgrund der vermuteten vorangegangenen Synkope wird die Patientin monitiert.
Im Verlauf beklagt die Patientin ein zunehmendes Schwächegefühl und beginnende Atemnot, die gemessene Sättigung liegt bei 97% (Raumluft).
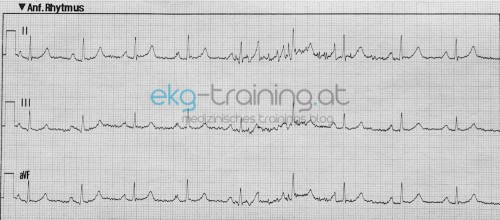
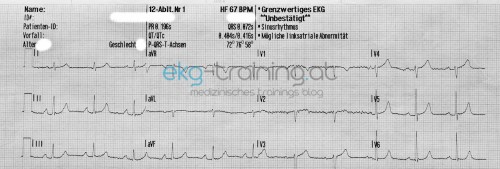
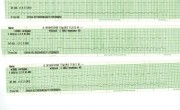
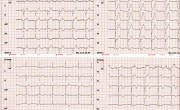
Am Monitor bemerkt man einen geringfügigen Frequenzabfall, ein 12 Kanal EKG wird angefertigt.
Die Patientin wird in den NAW verladen – sie berichtet über ein immer stärker werdendes Gefühl der “Enge um den Brustkorb”.
Weiters ertönt der Monitoralarm. Herzfrequenz <60 / min.
Folgendes Bild zeigt sich im EKG.
Es wird daraufhin ein i.v. Zugang gelegt, die Patientin erhält bei weiter sinkender Sättigung 4l O2 über eine Sauerstoffmaske.
Ein weiterer Monitoralarm ertönt am Lifepak 12: HF < 50.
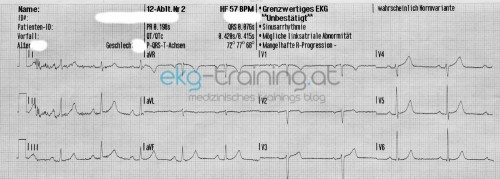
Daraufhin wird erneut ein 12 Kanal EKG abgeleitet.
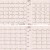
Da vermehrte Extrasystolen bemerkt werden, wird Zusätzlich noch ein kurzer Monitorstreifen gedruckt.
Es sind nun 12 Minuten vom Erst-EKG bis zur letzen Monitorableitung vergangen.
Der subjektive Zustand der Patientin hat sich offensichtlich verschlechtert. Schwächegefühl, Enge der Brust und milde Atemnot sind die Hauptprobleme, die von der Patientin geäussert werden.
Mittlerweile ist der Notarztwagen abfahrtbereit. Ein weiteres 12 Kanal EKG sowie ein Monitorstreifen wird angefertigt.
Der Monitor zeigt eine zunehmende Häufigkeit von Extrasystolen, die Herzfrequenz steigt phasenweise auf über 160 / min an, bei weiterhin bradykardem Grundrhythmus.
Sicherheitshalber entschliesst der Notarzt die Defibrillationselektrodem anzulegen.
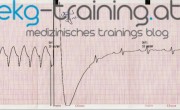
Kurze Segmente der tachykarden Episoden werden im folgenden Monitorauszug festgehalten.
Einen kurzen Moment später verdreht die Patientin die Augen und wird bewusstlos.
Eine effektive Atmung kann nicht mehr beobachtet werden, auf Reize reagiert die Patientin nichtmehr.
Periphere Sättigung/Puls wird vom Pulsoxymeter nichtmehr angezeigt.
Zeitgleich wird dieses Bild aufgezeichnet:
Um welche Rhythmusstörung handelt es sich im letzten EKG – welche Akutmaßnahmen sind angezeigt?
Welches Ereignis könnte der Rhythmusstörung zugrunde liegen? Wonach sollte gezielt gesucht werden – welche fokussierten Untersuchungen sind angebracht?
Gibt es in den 12-er Ableitungen nennenswerte Pathologien?
Viel Spass bei der Durchsicht und Befundung der Bilder, einige Hinweise sind in den Umfragen bereits versteckt worden!
Der zweite spannende Teil des Fallbeispiels wird in den kommenden Tagen vorgestellt, dranbleiben lohnt sich!
Für die Einsendung des Beispieles wollen wir uns bei einer NAW Mannschaft aus Österreich/Wien Umgebung bedanken!
Falldoku des Monats: Rasche Wendung (Teil 1/2),


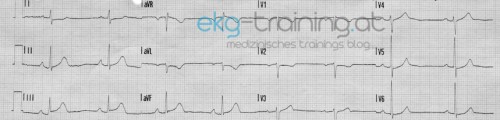
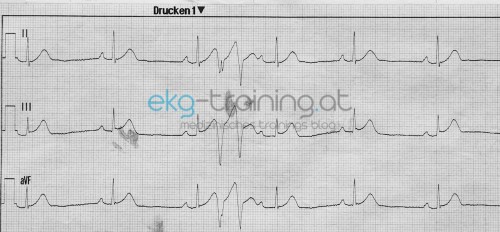
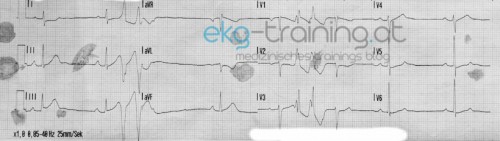

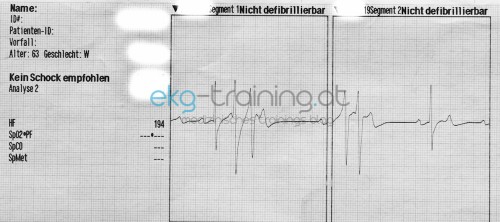














Sieht nach einem akuten Infarktgeschehen aus, die Rhythmusstörung würde dazupassen. Meiner Meinung nach so eine Mischung aus Torsaden. Vorher sieht man immer wieder einfallende SVES und VES. Werden vermutlich frühzeitig auf eine T Welle getroffen sein und eine kreisende Erregung ausgelöst haben!? Der EKG Interpretation am Streifen würde ich nicht trauen! da immer II, III, AVF abgeleitet wurden tippe ich auf einen inferioren Infarkt, womöglich mit ausgedehnter Rechtsherzbeteiligung (macht auch häufig Rhythmusstörungen…). STEMI – wenn auch nur dezente Hebungen zu sehen sind…
QTc ist unterhalb der Obergrenze für Frauen -> kein long QT Syndrom. Es könnte aber ein R auf T Phänomen für die Torsade verantwortlich sein (in Bild 8 gut zu sehen)
R auf T klingt naheliegend angesichts der EKG-Morphologie in den späteren Bildern!
Die Kollegen haben wohl den Beginn eines Herzinfarktes erlebt. Beeindruckend dokumentiert ist die Dynamik des EKGs die schon für sich den Hinweis auf ein ACS gibt:
1. ST-Strecken: Senkungen in aVL zu erahnen ab dem 12-Kanal-EKG #2, danach deutlich zu erkennen und auch in I vorhanden; Hebungen: sehr sehr subtil, doch zur Symptomatik sowie den anderen EKG-Abnormitäten passen die sich erst entwickelnden Hebungen in III und aVF
2. T-Wellen im Verlauf deutlich größer (höher/tiefer)
3. QT-Zeit verlängert, ebenfalls ein (selten beachteter) Hinweis auf ein ACS
4. Rhythmus: Zu Beginn normofrequenter SR mit grenzwertiger PQ-Zeit, später AV-Block 1. Grades (> 0,20 Sekunden) mit vielen ventrikulären ES
=> Sich noch entwickelnder inferiorer STEMI, möglicherweise RV-Beteiligung! Verschluss der RCA!
Eine Frage noch: Wieviele Minuten lagen zwischen den einzelnen 12-Kanal-EKGs?
Guten Morgen!
Danke für die tolle Analyse der EKG Bilder, der zweite Teil des Fallbeispieles folgt noch (in den kommenden Tagen)!
Die Zeiten zwischen den 12-er Ableitungen waren jeweils 5 Minuten!